 一般整形外科について
一般整形外科について

一般整形外科ではお子様からお年寄りの方まで、幅広い世代の方を対象としています。身体を動かすのに必要とされる骨や筋肉、関節、神経などに起きた外傷(打撲、捻挫、骨折)や障害について丁寧に診察を行い、原因を調べ、疼痛緩和や機能改善を目指します。整形外科のかかりつけ医としてぜひご相談ください。
当院では、どのような症状があるかをしっかりお聞きし、必要であれば検査も行ったうえで、それぞれの患者様に合ったオーダーメイドの診療を行いますので、お気軽にご相談ください。診察の結果、高度医療や入院加療が必要と判断された場合には、症状や病態に応じ、適切な近隣医療機関へのご紹介致します。
以下のような症状がある場合はお気軽にご相談ください。
(例)
- 骨折
- 脱臼
- 捻挫
- 肩こり
- 神経痛
- 痛風
- 五十肩
- 寝ちがえ
- 首の痛み
- つき指
- 偏平足
- じん帯損傷
- 手足のしびれ
- 肉離れ
- 擦り傷、切り傷、刺し傷など
- 腱鞘炎 など
その他の詳しい病気の説明については以下ご参照ください。
 腰痛と腰痛の治療について
腰痛と腰痛の治療について
筋・筋膜性腰痛(きんきんまくせいようつう)
症例概要(症状・リスク)
いわゆる腰痛症の中で、筋・筋膜性腰痛症がかなりの割合を占めています。筋膜性腰痛症の症状は動作時の腰痛を主体とし、安静をとると軽減します。腰背筋膜は腰部全体を覆っているので、痛みの部位も骨盤の両脇から、仙骨、背部にいたるまで、さまざまです。筋・筋膜性腰痛症は筋疲労や姿勢異常(姿勢性腰痛症、静力学的腰痛症)が原因となります.一方、椎間板変性や変形性脊椎症、腰椎分離・すべり症、骨粗しょう症などの原疾患が基盤にあり、二次的に筋・筋膜性腰痛症を起こしている例も少なくありません。
治療・ケアについて
筋・筋膜性腰痛症は除外診断的な要素が多く、腰椎椎間板ヘルニアや分離症を否定しておく必要があります。足のしびれや、筋力低下、坐骨神経痛があれば、MRIなどで精査を行う必要があります。筋・筋膜性腰痛症であれば治療はリハビリや薬物療法が主体となります。また、リハビリ指導による疼痛再発防止も積極的に行っております。なかなか良くならない腰痛でお困りの方は遠慮なくご相談ください。
腰椎椎間板ヘルニア
症例概要(症状・リスク)
腰や臀部(でんぶ)が痛み、下肢にしびれや痛みが放散したり、足に力が入りにくくなります。背骨が横に曲がり、動きにくくなり、重いものをもったりすると痛みがつよくなることがあります。椎間板は線維輪(せんいりん)と髄核(ずいかく)でできていて、背骨をつなぎ、クッションの役目をしています。その一部が出てきて神経を圧迫し症状が出ます。加齢などにより椎間板が変性し断裂して起こりますが、悪い姿勢での動作や作業、喫煙などでヘルニアが起こりやすくなることが知られています。
治療・ケアについて
痛みが強い時期には安静を心がけ、コルセットや腰サポーターをつけたりします。また、消炎鎮痛剤の内服や坐薬、神経ブロックを行い、痛みをやわらげます。リハビリで腰を温めるのも効果的です。痛みが軽くなれば牽引(けんいん)や運動療法を行うこともあります。これらの方法でよくならない場合や下肢の脱力、排尿障害があるときにはMRI等精密検査を経て、手術をお勧めすることがあります。当院では手術が必要な患者様につきましては病診連携で速やかにご紹介をさせていただきます。
腰椎分離(ようついぶんり)・すべり症
症例概要(症状・リスク)
腰痛が主体の場合と、お尻や太ももの痛みが併発する場合があります。痛みは腰を後ろにそらせた時に強くなります。多くは体が柔らかい若い時期に、ジャンプや腰の回旋を行うことで腰椎の後方部分に亀裂が入って起こります。また「ケガ」のように1回で起こるわけではなく、スポーツの練習などで繰り返し、疲労の蓄積などから起こります。分離症が原因となり、その後腰椎の位置がずれ、分離すべり症に進行していく場合があります。この場合、強い脚の痛み、しびれが出現することがあります。
治療・ケアについて
分離症があっても、強い痛みや日常生活の障害なく生活できる場合がほとんどです。腹筋・背筋を強化して、一般的な腰痛予防を心がけましょう。少年期のスポーツによる分離症の場合は、コルセット等を装着し、安静を図る必要があることもしばしばです。日常生活や仕事に支障が生じれば、分離部を固定する手術が行われることもあります。
変形性腰椎症(へんけいせいようついしょう)
症例概要(症状・リスク)
椎間板が加齢とともに傷んで来ると厚みが減り、椎間板に接した椎体骨が硬化し、前後に骨棘(こつきょく)ができます。後方にある左右の椎間関節も傷んできます。 変形性腰椎症が高じて、脊柱管が狭くなった状態が、腰部脊柱管狭窄症です。腰痛だけでなく、脚のしびれや痛みがでてきたら、この腰部脊柱管狭窄症を考えます。また、ただ椎間板だけが傷んでいてそこから痛みがでる場合は腰椎椎間板症、傷んだ椎間板が何かのきっかけで膨らんだり飛び出したりして神経を圧迫して脚の痛みがでる状態を椎間板ヘルニアと呼んでいます。
治療・ケアについて
内服薬は消炎鎮痛剤や筋弛緩剤などを含んだ外用薬、温熱療法などの理学療法などが中心です。また、痛みが強い部位への注射や神経ブロックなどを行うこともあります。痛みは安静で治ることも多く、手術を必要とすることはほとんどありません。
当院では通常の治療に加え、腰痛に対し積極的にマッケンジー法による治療を取り入れております。以下の解説をご確認ください。
 腰痛体操のすすめ
腰痛体操のすすめ 
一般的な腰痛の予防・改善が期待できる治療法の一つに、運動療法があります。腹筋運動や背筋運動、下半身のストレッチなど、さまざまな種類が提唱されていますが、忙しい現代人がモチベーションを保ちながら毎日継続させることは、容易ではありません。しかし、忙しい方であっても、時間も場所もとらずに実践できる手軽な体操があります。それが「これだけ体操」(腰痛治療の権威である松平浩先生考案)です。
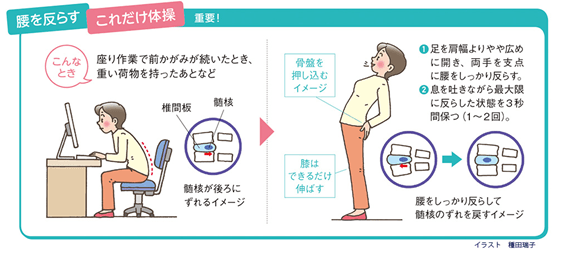
松平先生がマッケンジー法と呼ばれる方法をさらに簡略化し、このコンセプトを基に考案され、推奨されているシンプルな体操をご紹介します。方法はいたって簡単で、上図に示したとおり、猫背姿勢が続いたあとに、腰を1~2回、後ろに反らしたりするだけなので、仕事や家事の合間に短時間で行うことができます。横に曲げる運動もあります。
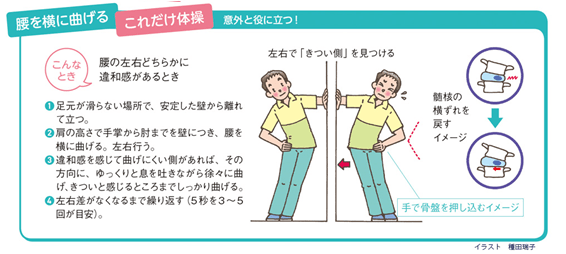
腰の鈍痛や違和感は、椎間板の中にある「髄核」という場所がずれたことで生じることがありますが、不良姿勢が続いて髄核がずれたまま放置されると、ぎっくり腰や椎間板ヘルニアになるリスクが高まります。「これだけ体操」を習慣化すれば、このような髄核のずれに伴う腰痛の悪化を未然に防ぐことに役立ちます。
デスクワークや洗面をはじめ、日常のさまざまな場面で前かがみの姿勢をとりがちですが、不用意に前かがみの姿勢をとると、髄核が後ろにずれるなど椎間板内の環境が悪くなる可能性があります。同じ姿勢が続いたり、重い物を持ったあとに少しでも腰に違和感を覚えたら、『借金(髄核のずれ)がちょっと増えたので、すぐにその場で借金を返す(ずれを戻す)』と髄核の動きをイメージし、『これだけ体操』を行う癖をつけるとよいでしょう。
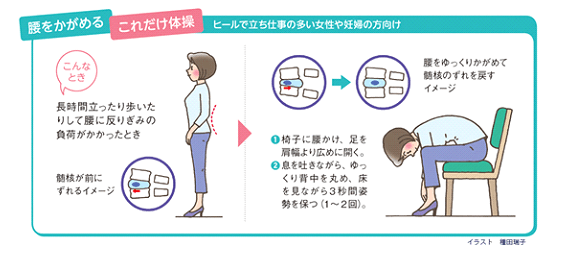
慢性腰痛の患者には、治療とともに「これだけ体操」を日々のセルフケアとして行うよう生活指導することが有効です。その予防効果は、高齢者施設で働く介護職員を対象にした調査研究においても実証されており、「これだけ体操」を習慣化した群は、しなかった群と比べて、1年後の腰痛状況が明らかに改善しました。
「非特異的腰痛の予防と改善には、活動的な生活習慣に、腰の不具合を正す『これだけ体操』を取り入れることをお勧めします」
腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)
症例概要(症状・リスク)
この病気では長い距離を続けて歩くことができません。もっとも特徴的な症状は、歩行と休息を繰り返す間歇性跛行(かんけつせいはこう)です。腰部脊柱管狭窄症では一般的に腰痛はあまり強くなく、安静にしている時にはほとんど症状はありませんが、背筋を伸ばして立っていたり歩いたりすると、太ももや膝から下にしびれや痛みが出て歩きづらくなります。しかし、すこし前屈みになったり、腰かけたりするとしびれや痛みは軽減されます。加齢や背骨の病気による影響で変形した椎間板と、背骨や椎間関節から突出した骨などにより、神経が圧迫されます。脊柱管は背骨、椎間板などに囲まれた脊髄の神経が通るトンネルです。年をとると背骨が変形したり、椎間板が膨らんだり、黄色靱帯が厚くなって神経の通る脊柱管が狭くなり(狭窄)、それによって神経が圧迫され、血流が低下し脊柱管狭窄症が発症します。椎間板ヘルニアに比べ中高年に発症することが多いようです。
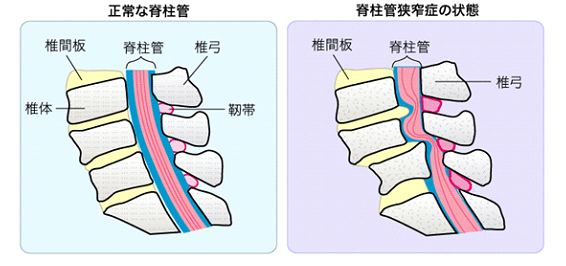
治療・ケアについて
日常生活上の注意としては、姿勢を正しく保つ事が必要です。神経の圧迫は腰をまっすぐに伸ばして立つと強くなり、前屈みになるとやわらぎますので、歩く時には杖をついたりして腰を少し屈めるようにすると楽に歩けます。また、自転車でのトレーニングも痛みが起こりにくいので、良い運動になります。治療としてはリハビリテーション、神経ブロックや脊髄の神経の血行を良くする治療薬などがあります。これらで症状が改善することもあります。しかし、歩行障害が進行し、日常生活に支障が出てくる場合には手術を行うこともあります。当院では積極的な保存的加療をまず行い、改善しない場合にはMRI等精密検査を経て速やかに病診連携で手術が出来る病院にご紹介致します。
中高年の膝関節痛について
痛みの種類
中高年の方で、膝痛に悩む人が多いのは、加齢とともに膝の軟骨が傷み、膝を支える周囲の筋肉が弱くなるためです。人間、歩いている限りは膝の軟骨に体重負荷がかかりますし、筋肉の収縮による圧迫力も受けます。40歳を過ぎたあたりからは、それまでと同じような仕事、生活、運動を痛みなどの症状が現れてくる場合が増えてきます。つまり膝の痛みは、加齢による身体の変化と日常生活での負担という避けられない原因によって生じるということになり、ある程度、宿命と言えます。さらに、女性の場合は閉経による影響もあります。
膝は人間の体のなかでも、最も複雑で不安定な構造を持っています。動きの中では支点として機能するため、負担がかかりやすく損傷が起こりがちな部位です。
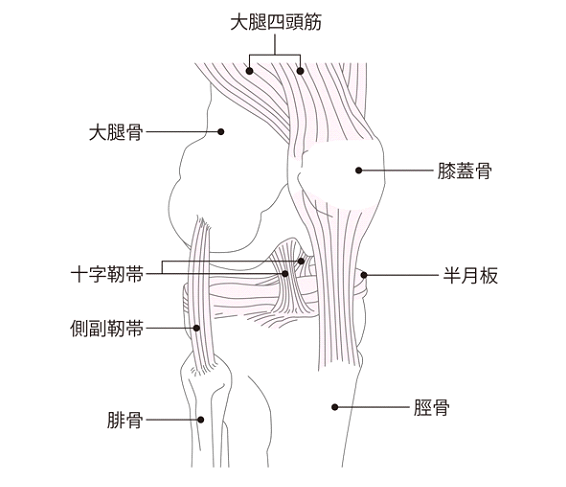
変形性膝関節症(へんけいせいひざかんせつしょう)
症例概要(症状・リスク)
メカニズム等は別に詳しく解説いたしますが、軟骨の摩耗(すり減り)による炎症が痛みの原因です。進行すると、膝の動きは制限され曲げ伸ばしがしにくくなります。また軟骨の磨耗や関節変形が進むとO脚変形が生じます。
<初期>立ちあがり、歩きはじめ、長く歩くと膝が痛む(休めば痛みがとれる)
<中期>歩くと膝が痛み、正座、階段の昇降が困難(動作が不自由)
<末期>変形が目立ち、膝の曲げ伸ばしがしにくくなり、歩行も困難(日常生活が不自由)

治療・ケアについて
現在行われている治療は、大きく分けて<保存療法>と<手術療法>があります。治療法の選択は問診・診療・検査の結果をもとに重症度(進行度)に応じて行われます。最も大事なケアは、早い段階で筋力をしっかりさせ、安定した動きで軟骨の磨耗を防ぐことです。ただし痛みや腫れが見られるような急性期においては患部に負担がかからないように安静にしましょう。
偽痛風(ぎつうふう)
症例概要(症状・リスク)
痛風は、関節内に尿酸の結晶ができることにより関節炎が生じる病気ですが、偽関節は、石灰分の結晶が関節内に沈着することによる関節炎で、高齢者に多く発症します。関節に強い痛みがおこり、よく発熱を伴います。大半が膝関節で発生し、それ以外では肩関節、足関節などの大きな関節で発生しやすくなっています。 高齢者の原因が分からない発熱が、実は偽痛風によるものだったというケースが少なくありません。急性の偽痛風発作は数日から1週間程度でおさまります。急性痛風発作のように突然出現して自然に軽快しますが、痛風より痛みは軽度です。
治療・ケアについて
まずは安静と膝関節の冷却を行ないます。消炎鎮痛剤の内服がきわめて有効で1日から数日で炎症が治まり、確実に早期に炎症を鎮めたい場合、内服ができない場合などは、膝関節腔内注射(ステロイド剤)を行ないます。
大腿骨内顆骨壊死(だいたいこつないかこつえし)
症例概要(症状・リスク)
膝関節の内側に突発的な痛みが生じます。大腿骨への血流が悪くなり、大腿骨の内側の荷重部(内顆)にある骨組織の一部が壊死することによって発症する病気です。夜間に痛みが強くなるのが特徴で、中年期以降の女性に多くみられます。徐々に運動や歩行などの膝に負担のかかる動作を行うと痛みが強くなり、次第にその痛みは強くなりますが、徐々に軽減することもあります。関節面に大きな陥没ができることもあり、この場合は手術が必要になります。
治療・ケアについて
保存療法
肥満がある方はダイエットに心掛け、できるだけ杖を持って歩きます。段差、階段などで踏み外したりしないように気をつけます。症状経過により、手術を行うタイミングを逃さないことも大切です。
手術療法
骨壊死による関節面の陥没が深い場合や広い場合には、荷重時の痛みが強く歩行が困難になることがあります。このような場合は手術が必要となり、脛の骨を切って膝をX脚に矯正する「高位脛骨外反骨切り術」や、膝関節の内側だけの関節面を人工物に換える「人工膝関節単顆置換術」、膝関節の内即外側両方の関節面を人工物に換える「人工膝関節全置換術」などの治療法があります。当院では豊富な関節外科手術の経験から、どの手術が適切かを判断し、必要や病状に応じてしかるべき医療機関にご紹介致します。
変形性膝関節症のメカニズム
痛みの原因は 「軟骨の破壊」と「炎症」
軟骨に負担がかかって磨耗すると、軟骨の摩耗片(削りかす)の分解物によって関節の中で炎症が起きることが分かっています。変形性膝関節症のメカニズムは下記のような具合に進行します。
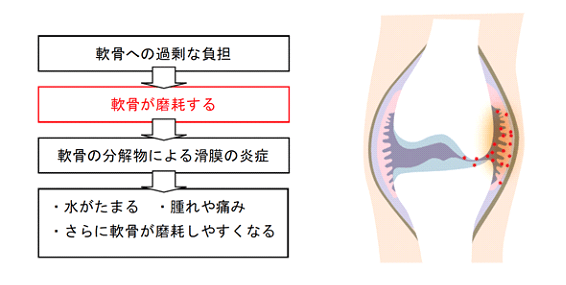
大腿骨とすねの骨(けい骨)は、 関節包(かんせつほう)というものに覆われています。体重の負荷などによって軟骨がすり減ると、軟骨の細かな「削りかす」によって、関節包の内側にある 滑膜(かつまく) という膜に炎症が起きます。 炎症はもともと組織を修復するための反応で、膝の場合は削れた部分の軟骨を修復するために起きるのですが、炎症の過程で、関節周囲が腫れたり、痛んだりします。また、関節は関節包に包まれた袋になっています。この袋の中に常に数ccの関節液があり、軟骨に栄養や酸素を与えています。そして関節の中で炎症がおきると、この関節液が増えます。打撲したところが腫れるのと同じ理屈です。実は、この増えた関節液がいわゆる「水」というわけです。つまり「水」は炎症の結果です。また、膝の痛みも炎症の結果といえます。軟骨や骨には神経が通ってないので、軟骨が削れたから痛いのではなく、炎症が起きることで痛みが出てくるのです。
炎症が起きた状態で軟骨に負担をかけると、さらに軟骨が削れて、それがまた炎症の元になるという悪循環に陥ります。若い人の軟骨は白く光沢があり、弾力もあります。それが加齢とともに、軟骨は黄色くなって、徐々に弾力がなくなってきます。そうなると軟骨が摩耗しやすくなります。軟骨が摩耗し、炎症がずっと続くと、レントゲンでも分かるくらいに軟骨が減ってきます。また、骨にも影響が出て、骨が硬くなったり、余分な骨ができてきたり、骨がすり減ってきたりします。それが、変形性膝関節症です。
変形性膝関節症の治療・ケア
急な痛みや腫れには「まずは安静」膝痛になる要因として多いのは、普段運動していない人が急に長く歩いたり、山登りに行ったり、運動会で走ったりするなど、日ごろ行わない急な負担をかけた時です。その負担によって膝の中で炎症が起き、痛み、腫れ、水がたまります。そうした場合、まず大事なことは、それ以上の負担をかけないことです。普段から運動を続けている人は、痛みがあっても無理に運動を続けがちです。負担をかけたあとの痛みは、すぐに収まる程度であれば続けても構いませんが、翌日まで痛みが持ち越すようなときは、3日から1週間程度、運動を中止して、膝や筋肉を休ませてください。そして、生活の中での必要最小限の動きにしていれば、炎症が治まって痛みが徐々に引いてきます。打撲などの場合に、しばらく安静にしておくと腫れが引いていくのと同じです。痛みが減ってきたら、痛む前の半分程度の運動から再開してください。
繰り返しますが、運動の時だけ痛くて運動を終えたらすぐ消えるような痛みなら気にしなくて構いませんが、翌日、翌々日まで痛みが続くようなら、思い切って休むことが大事です。1週間たっても治らない時は、やはり整形外科で治療を受けるべきでしょう。「炎症の悪循環」に陥ってしまいますと、3か月間も「水」がたまり続けることもあります。当院では注射で炎症を抑えたり、薬を処方したり、理学療法やリハビリ治療を行います。
整形外科での治療は「保存療法と手術療法」変形性膝関節症は重症度(進行度)に応じて治療することが効果的です。整形外科での治療は、主に保存療法と手術療法があります。
保存療法
- 痛み止めの内服、外用薬(湿布、塗り薬)
- 一般的に、痛み止めは対症療法です。ただ、通常痛み止めは「消炎鎮痛剤」といって、炎症を鎮める薬なので、一過性の痛みは痛み止めだけで治ってしまうことがあります。強い痛みを我慢するより、痛み止めを短期的に内服する方が、結果的に身体に良い場合もあります。
- 注射(ヒアルロン酸)
- ヒアルロン酸の注射は、軟骨、関節液の重要な成分で、潤滑成分として軟骨表面の保護をします。変形性関節症の患者様はこの成分が薄まってしまっているため、注射で補充します。その際、関節液が多いと効果がうすれるため、関節液を抜くこともあります。
- 注射(ステロイド)
- 炎症を強力に抑え込み、鎮痛効果も高い治療になります。頻繁の使用は軟骨や靭帯を弱くしてしまいますが、年に数回程度(2ヶ月から3ヶ月に1回)なら安全です
手術療法
多くの場合、膝の痛みは筋肉を鍛えたり、体重を落としたり、無理な負担を避けたりといった自分でできる予防・改善策を実行し、薬や注射などの保存的治療で改善することが多いものです。しかし、軟骨の摩耗や骨の変化が強い場合や、O脚が強い場合、膝がまっすぐ伸びない場合などは、強い症状が慢性的に続き、なかなか良くならないことも少なくありません。こうした場合は、手術を選択することになります。手術療法として、「高位脛骨骨切り術」、「人工膝関節置換術」などがあります。生活の質や活動性を落とさないためには、手術のタイミングを逃さないことも重要です。
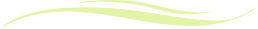 肩こりの診断と治療
肩こりの診断と治療
肩こりとは
症状
首すじ、首のつけ根から、肩または背中にかけて張った、凝った、痛いなどの感じがし、時に頭痛や吐き気を伴うことがあります。肩こりに関係する筋肉はいろいろありますが、主に首の後ろから肩、背中にかけて張っている僧帽筋という幅広い筋肉がその中心になります。
原因
首や背中が緊張するような姿勢での作業、姿勢の良くない人(猫背・前かがみ)、運動不足、精神的なストレス、なで肩、連続して長時間同じ姿勢をとること、片掛けのショルダーバッグ、冷房による筋肉の冷えなどが原因になります。また、台風が迫っている時や梅雨時など、気圧の変動が激しい時期にも症状が出やすいと言われています。
診断
問診や神経学的診察、特に触診で僧帽筋の圧痛と筋緊張、肩関節可動域や頚椎疾患のチェックなどで診断します。X線(レントゲン)撮影のほか、必要に応じエコー(超音波)検査や血圧測定、血液検査などの検査も行います。しびれなどの神経症状を伴う場合は、脊髄病変をしらべるために、連携医療機関にMRI検査を依頼することもあります。頚椎疾患、頭蓋内疾患、高血圧症、心疾患、眼疾患、耳鼻咽喉疾患、肩関節疾患の随伴症状としての「肩こり」も少なくありません。
予防と治療
肩こりは予防が大切です。
予防
- 同じ姿勢を長く続けない。
- 蒸しタオルなどで肩を温めて筋肉の血行を良くし疲労をとる。
- 適度な運動や体操をする。
- 入浴し身体を温め、リラックスする。
- 精神的なストレスをため込まないようにする。
治療
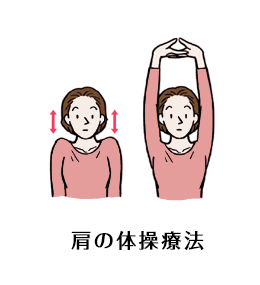
一般的な治療としてマッサージ療法(筋肉の血流を改善させ、筋緊張をやわらげる)、温熱療法(超音波、低周波、マイクロ波、ホットパックなど)、運動療法(筋力強化)、薬物療法(シップ薬、筋弛緩薬)などがあります。頑固な症状にはエコーガイド下のトリガーポイント注射、ファシア(筋周囲結合組織)リリース治療なども有効です。
また、保険適応外の治療としては、鍼を使わない皮膚表面刺激療法(商品名:ソマセプト™)があります。
肩こりでお困りの方はぜひお気軽に当院にご相談下さい。


- 診療科目
- 整形外科 リハビリテーション科
リウマチ科 - 住所
- 〒233-0006
神奈川県横浜市港南区芹が谷5-55-10
イルカメディカルBLDG 2F・3F - TEL
- 045-822-2525
- 駐車場
- 駐車場20台
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ● | ● | ● | ●※ | ● | ● | ー |
| 14:30~18:00 | ● | ● | ● | ー | ● | ー | ー |
休診日…木曜午後、土曜午後、日曜祝日、年末年始
※木曜日は代診医師による診療となります
◎昨今の患者様数増加により、受付終了時間前でも受付を終了することがあります、ご了承ください
■ 受付時間(令和7年7月1日以降)
| 曜日 | 午前受付時間 | 午後受付時間 | |
|---|---|---|---|
| はじめての方 | 全曜日共通 | 8:50〜11:30 | 14:20〜17:30 |
| 再診の方 | 月・火・水・金 | 8:50〜12:00 | 14:20〜18:00 |
| 木・土 | 8:50〜11:30 | ―(午後休診) |
- アクセス
-
お車でお越しの方
- 東戸塚駅より環状2号線・国道1号線経由で約6分
(朝・夕の渋滞時間帯は約15分) - 上大岡駅より約10分
(朝・夕の渋滞時間帯は約20分) - 上永谷駅より約10分
- 横浜横須賀道路 別所インター出口を右折し、
約4分(朝・夕の渋滞時間帯は約8分)
バスでお越しの方
- 神奈川中央交通「芹が谷団地前」停留所から徒歩1分
- 東戸塚駅東口より約10分
(5番のりば)203系統・206系統・東50系統
「芹が谷団地前」下車 - 上大岡駅より約17分
(11番のりば)30系統・203系統
「芹が谷団地前」下車 - 上永谷駅より約12分
(2番のりば)30系統・東50系統・港95系統
「芹が谷団地前」下車
- 東戸塚駅より環状2号線・国道1号線経由で約6分
